Ампутация – это операция по полному или частичному удалению органа тела. Ампутирование конечности – серьезное хирургическое вмешательство, которое проводится, когда нет возможности сохранить руку или ногу. После такой операции обязательно требуетсяреабилитация. Для восстановления двигательной активности, возвращения к полноценной жизни используются протезы.
Виды ампутаций конечностей
Виды ампутаций по показаниям – первичная и вторичная.
Первичная операция проводится, если в тканях ноги или руки обнаружены необратимые патологии. Она необходима, если конечность повреждена в результате серьезной болезни, травмы, ожога, осколочного или пулевого ранения.
Вторичное вмешательство выполняется, если болезнь прогрессирует либо у пациента возникли новые травмы той же конечности. Его назначают, например, при обширном инфицировании тканей или из-за воспалительного процесса, который не удается остановить.
Также выделяют реампутацию. Это вторичная ампутация конечности, которая требуется в том случае, если первичная операция была проведена некачественно или в неподходящих условиях, когда для хирурга главным было спасти жизнь пациента.
По способу разреза мягких тканей есть следующие виды операций:
- круговая;
- лоскутная;
- ситуационная.
Круговая техника – наиболее простой и быстрый способ, при котором разрез создается перпендикулярно конечности, которую нужно удалить. Она проводится с оттягиванием кожи либо без оттягивания – гильотинным методом. Недостатки способа – это:
- образование большой открытой раны, которая долго заживает;
- сложность формирования культи.
Этот метод в настоящее время применяют, если требуется экстренное вмешательство.
Особенность лоскутной техники – то, что при иссечении тканей образуются лоскуты. Хирург использует их, чтобы закрыть рану. Рубцы при этом можно сформировать так, чтобы они не оказались в тех местах, на которые приходится наиболее высокая нагрузка.
Ситуационная техника комбинирует особенности двух названных выше методов. При ее применении врач выбирает оптимальное решение в соответствии с особенностями конкретной ситуации.
Уровни ампутации

Современная медицина отказалась от стандартных схем, которые использовались в прошлом. Сейчас хирург при ампутации определяет уровень удаления в соответствии с особенностями конкретной ситуации. При плановом вмешательстве проводится комплексное обследование. По его итогам устанавливают подходящее место разреза.
Уровни ампутации ноги
При удалении нижней конечности наиболее распространены следующие уровни.
- Палец. Обычно разрез проводят по фаланге, так, чтобы лоскутом ткани можно было закрыть рану. В большинстве случаев пациент сохраняет способность ходить, хотя возможна хромота.
- Стопа. Распил проводится на уровне плюсневых костей. Способность ходить тоже часто сохраняется.
- Голень. Этот уровень удаления конечности необходим, если нет возможности спасти ногу ниже колена: например, гангрена поднялась слишком высоко.
- Бедро. Это наиболее серьезный и травматический вид ампутирования.
Уровни ампутации руки
Уровни, которые распространены при удалении верхней конечности, – это:
- палец – полностью или отдельные фаланги, после чего устанавливают косметический протез;
- кисть – проводится вычленение запястья в лучезапястном суставе;
- уровень предплечья – разрез проходит через лучевую и локтевую кости;
- вычленение (экзартикуляция) локтевого сустава – предполагает удаление предплечья и кисти с сохранением плечевой кости;
- уровень плеча – с разрезом через плечевую кость;
- вычленение плечевого сустава – ампутация проводится через сочленение плечевой кости и сустава.
Показания к операции
Показания к ампутации делят на абсолютные и относительные.
Абсолютные показания – это состояния, в которых существует непосредственная угроза жизни пациента, например:
- полный или частичный отрыв руки либо ноги в результате травмы;
- серьезное повреждение сосудов, нервов, костей;
- серьезное размозжение мягких тканей;
- влажная гангрена.
Относительные показания – ситуации, в которых решение хирургов зависит от особенностей состояния пациента. Сначала врачи прилагают все усилия, чтобы спасти пострадавшую конечность. Если терапевтическое лечение не дает результата, нужна операция. Ампутацию могут проводить при следующих диагнозах:
- последствия сахарного диабета;
- трофические язвы;
- сосудистые заболевания;
- злокачественные образования на костных или мягких тканях;
- остеомиелит;
- атеросклероз, который влечет за собой некроз тканей;
- гангрена, вызванная ожогами, обморожением, воздействием химических веществ;
- врожденные дефекты, пороки развития конечностей;
- инфекционные заболевания.
В каких случаях и как проводить операцию, решает консилиум врачей, то есть совещание специалистов. Единоличное решение хирург принимает только в экстренной ситуации, например в военно-полевых условиях. В больнице пациент обязательно подписывает разрешение на ампутирование. Если он без сознания или недееспособен, такой документ могут подписать родственники.
Как проводится операция
Как проводят ампутацию? Общая схема проведения операции всегда одна.
- После комплексного обследования врачи принимают решение об уровне ампутации, технике удаления конечности.
- Затем пациента перемещают в операционную палату. Необходима анестезия: могут использоваться общий наркоз, спинальное или эпидуральное обезболивание. Выбор типа анестезии зависит от особенностей предполагаемого хирургического вмешательства, состояния больного.
- Когда обезболивание подействовало, врач разрезает мягкие ткани, формирует лоскуты, которыми будет закрывать рану. После этого он работает с кровеносными сосудами, нервными окончаниями. На данном этапе особенно важно обеспечить чувствительность культи – в будущем это упростит реабилитацию. Но также важно избавить пациента от сильных болей, которые могут возникнуть на стадии заживления.
- После работы с мягкими тканями, нервами, сосудами хирург иссекает кость.
- После этого врач формирует культю и накладывает швы. При зашивании послеоперационной раны желательно предусмотреть расположение рубцов таким образом, чтобы они не оказались там, куда придется основная нагрузка от протеза.
На этом операция ампутации завершается. Она может длиться несколько часов, ее продолжительность зависит от масштаба вмешательства и других факторов.
Восстановление после операции
После ампутации необходимо тщательно следить за состоянием культи. Возможны местные осложнения, среди которых:
- нагноение операционной раны;
- некроз мягких тканей;
- тромбоз глубоких вен;
- гематомы.
Нагноение операционной раны может сопровождаться сильными болями, в том числе головными, отечностью. Если своевременно не принять меры, понадобится реампутация.
Послеоперационная реабилитация делится на два направления – физическую и психологическую.
Физическая реабилитация – это восстановление возможностей организма. В первую очередь надо не допустить атрофии мышц и нервных окончаний. Значит, пациент ежедневно должен выполнять комплекс упражнений, заранее подобранных с учетом его потребностей и возможностей. Нагрузка сначала будет небольшой, но нужно постепенно ее увеличивать.
Психологическая реабилитация направлена на то, чтобы пациент привык к изменениям, которые произошли в его организме. Образ жизни из-за утраты конечности полностью меняется. Многому приходится учиться заново – ходить, завязывать шнурки, застегивать пуговицы. Поэтому ампутация может стать причиной депрессии.
Чтобы этого не произошло, необходимы:
- поддержка со стороны родственников и друзей;
- помощь опытного психолога;
- групповая терапия – после ампутации человеку полезно находиться среди тех, кто оказался в такой же ситуации, обмениваться опытом, делиться эмоциями.
Прогулки на свежем воздухе при поддержке близких людей, физические упражнения помогают поддерживать хорошее психоэмоциональное состояние. Это необходимо для того, чтобы человеку проще было поверить в себя, вернуться к полноценной жизни. В современном обществе инвалиды могут работать, заниматься спортом.
После ампутации возможны фантомные боли. Это болезненные ощущения, которые воспринимаются так, будто болит отсутствующая часть руки или ноги. Бороться с ними надо комплексно, используя антидепрессанты, болеутоляющие средства и помощь психолога.
Группы инвалидности

В соответствии с российским законодательством, инвалидность определяется как нарушение здоровья, при котором функции организма расстроены настолько, что человек утрачивает профессиональную трудоспособность – полностью или частично. Помимо этого, у него возникают существенные сложности в повседневной жизни.
Выделяют три группы инвалидности. От того, к какой из них отнесут человека, зависит объем пособий и льгот, которые ему полагаются. Вне зависимости от конкретной группы, инвалид имеет право на бесплатное протезирование.
III группа – это частичная потеря трудоспособности, при которой человек сохраняет возможность вести полноценную жизнь. Ее назначают, например, при ампутации пальца.
II группа предполагает частичную потерю трудоспособности. К ней пациента отнесут после удаления кисти или стопы, хотя при определенных обстоятельствах группу могут поменять на третью.
I группа означает полную потерю трудоспособности и невозможность обслуживать себя самостоятельно. Отнесение к ней может быть следствием ампутации конечности с вычленением сустава.
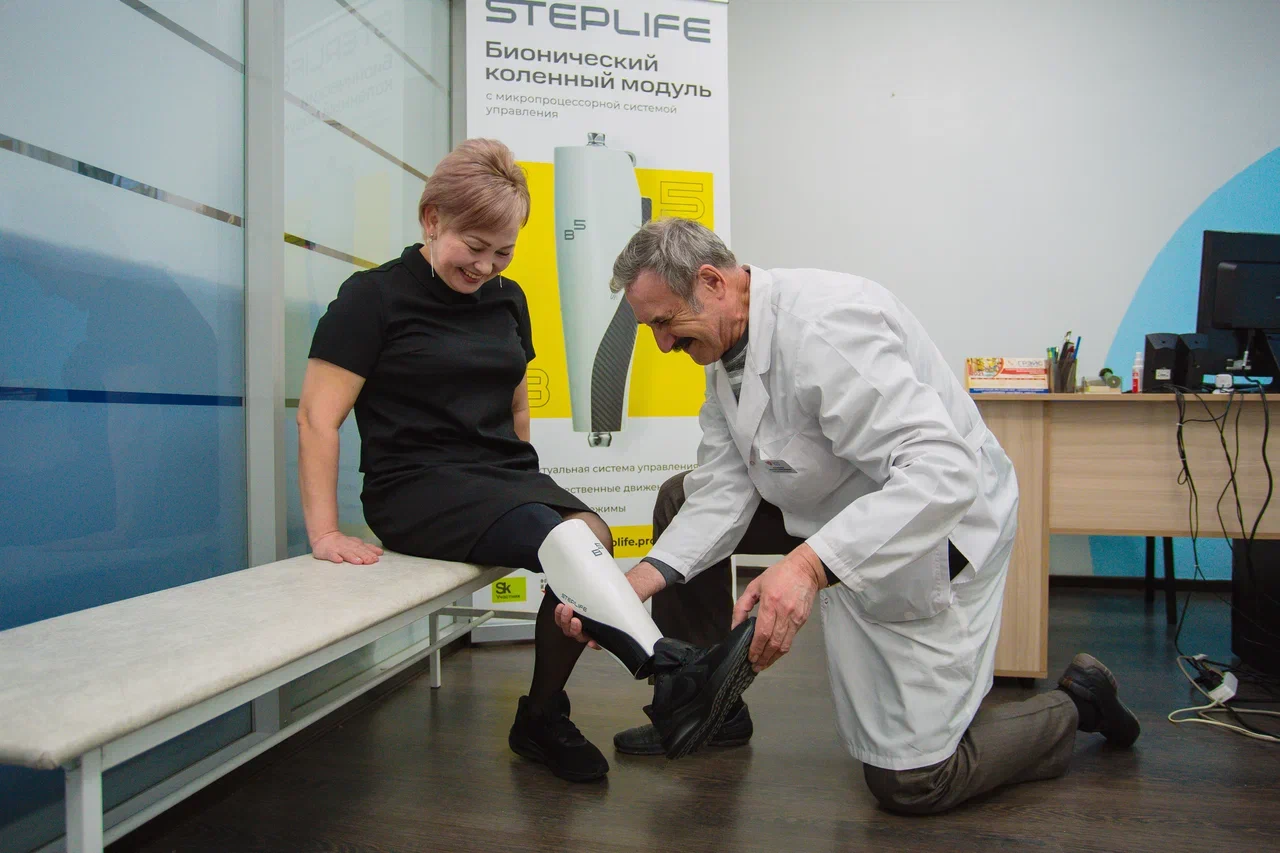
Протезирование

Протезы дают человеку, перенесшему ампутацию, возможность вернуться к полноценной жизни, трудиться, самостоятельно обслуживать себя, заниматься хобби или спортом. Существуют разные виды протезов – косметические и функциональные.
Косметические модели только скрывают отсутствие конечности. Современные технологии позволяют сделать их максимально реалистичными, подобрать нужный оттенок кожи, изобразить на поверхности родинки, вены, чтобы искусственная рука или нога выглядела убедительно.
Функциональные протезы дают возможность выполнять различные действия. По конструкции они делятся на тяговые (механические) и бионические.
В тяговом протезе нет электроники. Он оснащен механической системой, позволяющий совершать несложные манипуляции. Например, искусственная рука может сжимать и разжимать пальцы. За счет этого человек способен брать и переносить предметы.
Бионический протез – более сложная система, оснащенная электроникой, которая способна отслеживать нервные импульсы в сохранившихся тканях и трансформировать их в сигналы для встроенного мотора. Бионические протезы руки делятся на две группы:
- односхватные – оснащены одним мотором, который управляет всей кистью;
- многосхватные – в каждом пальце есть собственный мотор, что позволяет выполнять множество операций.
Современные протезы делают из материалов, для которых характерны прочность, долговечность, гипоаллергенность в сочетании со сравнительно небольшим весом.
Компания Steplife предлагает помощь в получении протезов. Мы также разрабатываем собственные модели с учетом передовых научных достижений. Наши сотрудники помогут выбрать протез с учетом возраста, образа жизни, уровня ампутации и других важных факторов. Они расскажут, как оформить документы, которые необходимы для бесплатного протезирования за государственный счет.
Источники
- М. Г. Бильгильдеев, И. Ж. Осмоналиев, Р. Ф. Байкеев – «Протезирование конечности» – «Практическая медицина», 2021, № 19, т. 4 – С. 146-150
- М. И. Бобров, О. П. Живцов, Д. В. Самойлов, А. Е. Шаталин и др. – «Высокие ампутации нижних конечностей» – «Раны и раневые инфекции» - 2019, № 3, Т, 6 – С. 6-23
- Н. О. Коробенков, С. С. Кочетов, П. А. Григоров – «Бионическое протезирование конечности» – «Сибирский медицинский журнал» – 2019, № 3 – С. 22-26
- С. В. Сергеев, Б. Ш. Минасов, Э. А. Риос – «Ампутации конечностей и протезирование» – «Технологии физической и реабилитационной медицины» – 2019, № 4 – С. 39-41
- С. А. Чернядьев, В. А. Погосян, Б. В. Фадин – «Ампутации нижних конечностей – «Клиническая и экспериментальная хирургия» – 2022, № 2, Т. 10 – С. 54-58





